【高尿酸血症とは】
高尿酸血症とは、尿酸値が7.0を超えた状態です。健診等にて尿酸値が引っかかって受診される場合と、痛風発作を起こして見付かる場合とがあります。尿酸値は高ければ高くなるほど痛風の発症リスクが高くなります。具体的には、尿酸値と痛風発作リスクは上記グラフのように、尿酸値7.0以上で5年間累積発症率2%、8.0以上で4%、9.0以上で20%、10.0以上で30%と、尿酸値が高ければ高いほど痛風発作リスクが上がります。尿酸値が9.0を超えたところで急に痛風発作リスクが跳ね上がるため、日本痛風・核酸代謝学会「高尿酸血症・痛風の治療ガイドライン」では、尿酸値が9を超えたら痛風予防のために高尿酸血症を治療しましょうという目安になっています。
【高尿酸血症の治療方針】
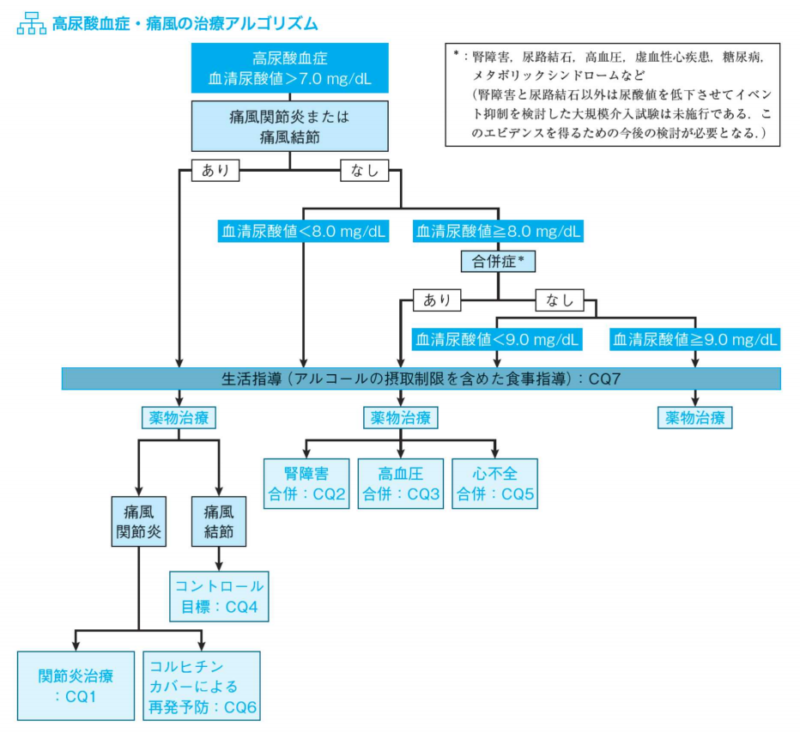
日本痛風・核酸代謝学会「高尿酸血症・痛風の治療ガイドライン第3版」では、高尿酸血症・痛風の治療アルゴリズムが発表されました。尿酸値、痛風発作の既往の有無と、腎機能障害等の合併症の有無に応じて判断して行きます。具体的には、
・尿酸値9以上であれば治療開始
・尿酸値8以上で合併症がある場合は治療開始
・尿酸値7以上で痛風発作の既往があれば治療開始
・それ以外の場合は生活習慣改善を中心として経過観察
※合併症とは、腎障害、尿路結石、高血圧症、虚血性心疾患、糖尿病、メタボリックシンドロームなど
痛風発作も起こした場合「風が吹いただけでも痛い」とよく言われるくらい激痛なのですが、とにかく痛いだけで痛風発作で直接命に関わることはありません。この点が他の心血管疾患リスクとなる生活習慣病とは明確に異なる点です。高血圧症、脂質異常症、糖尿病などの生活習慣病は心血管疾患のリスク因子であり、今特に症状がなくてもそのまま放置すると心筋梗塞や脳卒中など命に関わるため早期から適切に治療する必要があると医師、特に循環器内科医は考えますが、痛風発作を一度も起こしていないで、かつ、合併症も認めない場合の高尿酸血症に関してはどれくらい痛風発作を予防したいか次第で治療方針を決めていただいて構いません。詳しくは日本痛風・核酸代謝学会「高尿酸血症・痛風の治療ガイドライン」をご覧ください。
→https://www.tukaku.jp/guideline
【高尿酸血症の食事療法】
プリン体の多い代表的な食品:うに、イクラ、タラコ、鶏レバー、イワシ干物、白子、あん肝、豚レバー、牛レバー、もつ、数の子、カツオ、イワシ、エビ、アジ干物、サンマ、他
高尿酸血症の食事療法はプリン体の過剰摂取を控えることです。実は尿酸値に対する食事の影響は2割程度で、尿酸値が上がりやすい体質のほうが影響が大きいなどとわかって来ていますが、食事の分は食事療法によって改善するので食事療法を行うメリットはあります。尿酸は食物の中のプリン体という成分が原因ですので、プリン体の過剰摂取を控えることが高尿酸血症の食事療法になります。プリン体は遺伝子のもとである核酸という言われる物質の成分で、細胞分裂や代謝が活発な肝臓や遺伝子の固まりである卵などに多く含まれます。干物や燻製などにも多く含まれています。美味しいおつまみが多くて困ってしまいます。
→https://ochanai.com/wp/wp-content/uploads/2016/08/purin.jpg
お酒はビールなどプリン体の多いお酒には注意です。同じ缶ビールでもプリン体含有量は結構差があるようです。またアルコール自体にプリン体含有量に関わらず尿酸値を上げてしまう作用があると言われているのと、美味しいおつまみメニューにはどうしてもプリン体の多く含まれるメニューが多くなってしまうことが多いので、いずれにせよ飲み過ぎ食べ過ぎには注意です。また水分摂取量が少ないと尿酸排出量も減って尿酸値が上がりやすくなりますので、特に夏場で汗をたくさんかく時期などには、アルコール以外、水やお茶など糖分の多く含まれない飲み物で十分な水分摂取を心掛けましょう。
適度な運動、体重減量も尿酸値を下げる効果があるのと他の生活習慣病予防のためにも運動不足であれば運動をしましょう。
【高尿酸血症の薬】
痛風発作予防のための治療目標値は尿酸値7.0未満です。尿酸低下薬には尿酸生成抑制薬と尿酸排出促進薬の二種類があり、適宜病態に合わせて使います。また、尿酸値の急激な変動が痛風発作のリスクを上げると言われているため、痛風発作が起きている最中には尿酸値を変動させないようにし、痛風発作が落ち着いてから尿酸低下を始めていきます。
・ザイロリック(アロプリノール)、フェブリク(フェブキソスタット)、トピロリック(トピロキソスタット)、尿酸の生成をブロックし、尿酸値を下げる薬です。
・ユリノーム(ベンズブロマロン)、ベネシッド(プロベネシド)、尿への尿酸の排出を促進して尿酸値を下げる薬です。尿中の尿酸濃度が高まり、尿酸結石のリスクが増えてしまうため、尿酸結石を予防する薬、ウラリット(クエン酸カリウム、クエン酸ナトリウム配合剤)と併用で使います。
・ボルタレン(ジクロフェナク)、ロキソニン(ロキソプロフェン)など、痛風発作を起こしてしまった場合、痛風発作の痛みは消炎鎮痛薬で治療します。
・プレドニン(プレドニゾロン)、痛風発作の痛みはとにかく激痛なので、激痛が収まるまで炎症を強力に押さえるステロイド薬を適宜使うこともあります。痛風発作の症状が落ち着いた段階で、一度尿酸値をチェックし、値によっては尿酸を下げる治療開始して行きます。
・コルヒチン(コルヒチン)、昔から痛風発作の予兆期に使うコルヒチンという薬もあります。痛風発作が本格的に始まってしまってからは無効です。また、痛風関節炎を繰り返す場合、コルヒチンカバーと言ってコルヒチンを長期に少量継続するやり方もあります。
全ての薬には副作用がありますが、主治医はデメリット、メリットを総合的に考えて一人ひとりに最適な薬を処方しています。心配なことがあれば何なりと主治医またはかかりつけ薬局の薬剤師さんまでご相談ください。